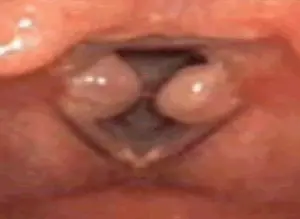
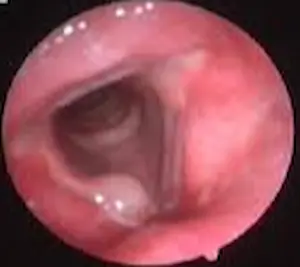
Laringoespasmo: Cuando la Laringe se Cierra y la Respiración se Detiene
El laringoespasmo es una contracción súbita e involuntaria de los músculos de la laringe, específicamente de las cuerdas vocales, que provoca un cierre parcial o total de la vía aérea. Esta reacción, aunque a menudo breve y autolimitada, puede ser extremadamente angustiante para quien la experimenta, generando una sensación de ahogo intenso y pánico. Comprender sus causas, especialmente su fuerte relación con el reflujo gastroesofágico, es clave para su manejo y prevención.
---
El Laringoespasmo como Reflejo de Protección
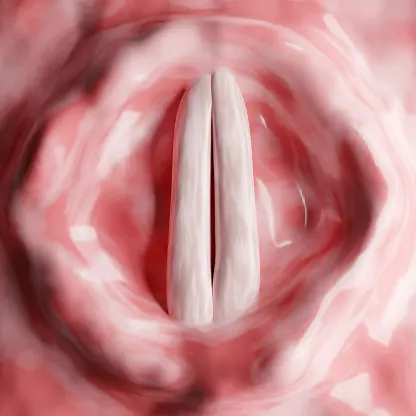
La laringe es una estructura vital no solo para la producción de la voz, sino, fundamentalmente, para proteger nuestras vías respiratorias. Actúa como una "puerta" que se cierra automáticamente para evitar que alimentos, líquidos o sustancias extrañas entren en la tráquea y los pulmones (aspiración).
El laringoespasmo es precisamente una exacerbación de este reflejo de protección laríngea a la aspiración. Cuando algo irritante o no deseado llega a la laringe, como pequeñas cantidades de líquido, partículas de comida o, de manera muy significativa, ácido estomacal, los músculos laríngeos se contraen de forma refleja y violenta para sellar la entrada a las vías respiratorias. Si bien este reflejo es protector, una contracción excesiva o prolongada puede dejar a la persona sin poder inhalar aire.
---
La Íntima Relación entre Laringoespasmo y Reflujo Gastroesofágico (ERGE/RLF)
Una de las causas más frecuentes y subestimadas de laringoespasmo recurrente es el reflujo gastroesofágico (ERGE) y, más específicamente, el reflujo laringofaríngeo (RLF). A diferencia del ERGE clásico que causa acidez y ardor de estómago, en el RLF el ácido (y a veces la pepsina, una enzima digestiva) asciende hasta la garganta y la laringe, irritando directamente estos delicados tejidos.
Durante la noche, el reflujo se vuelve particularmente problemático. Cuando una persona está acostada, la gravedad ya no ayuda a mantener el contenido estomacal en su lugar, facilitando que los ácidos y enzimas lleguen a la laringe. Es común que las personas con RLF experimenten laringoespasmos nocturnos, manifestándose con síntomas como:
- Despertarse bruscamente con una sensación de ahogo o asfixia.
- Dificultad severa para inhalar aire (la inhalación es ruidosa, como un "silbido" agudo, conocido como estridor inspiratorio).
- Sensación de opresión en el pecho o la garganta.
- Pánico y ansiedad intensos debido a la incapacidad de respirar.
- Tos violenta al intentar tomar aire.
- La sensación suele durar de unos segundos a un minuto, resolviéndose espontáneamente, pero dejando a la persona agotada y asustada.
La irritación crónica de la laringe por el reflujo sensibiliza los reflejos protectores, haciéndolos más propensos a activarse de forma exagerada ante el menor estímulo.
---
Otras Causas y Diagnósticos Diferenciales
Aunque el reflujo es un gran protagonista, otras situaciones pueden desencadenar un laringoespasmo:
-
Irritantes Ambientales:
Inhalación de vapores irritantes, humo, polvo o alérgenos.
-
Anestesia y Procedimientos Médicos:
Es una complicación conocida durante la inducción o el despertar de la anestesia general, especialmente si hay secreciones o sangre en la laringe. También puede ocurrir durante procedimientos endoscópicos.
-
Aspiración de Alimentos o Líquidos:
Un atragantamiento accidental que permite que una pequeña cantidad de contenido ingrese a la laringe.
-
Ansiedad y Ataques de Pánico:
En ocasiones, un ataque de pánico severo puede simular o incluso inducir un laringoespasmo, aunque la mecánica es diferente (hiperventilación que lleva a espasmo laríngeo, a menudo sin irritante físico).
-
Lesiones Laríngeas:
Tumores, pólipos o granulomas que irritan la zona. (Aunque estos son diagnósticos para la lesión, no para el laringoespasmo en sí, pero pueden ser un factor desencadenante).
-
Condiciones Neurológicas:
Raramente, ciertas afecciones neurológicas pueden afectar los nervios de la laringe.
Es crucial diferenciar el laringoespasmo de otras condiciones que causan dificultad respiratoria, como el asma, la anafilaxia (reacción alérgica grave), la disfunción de cuerdas vocales (donde las cuerdas se cierran paradójicamente durante la inspiración voluntaria) o un ataque de pánico puro.
---
Tratamiento y Manejo
El tratamiento del laringoespasmo depende de su gravedad y frecuencia, y siempre apunta a la causa subyacente:
-
Manejo Agudo (Durante el Episodio):
- Mantener la Calma: Aunque difícil, intentar relajarse y respirar lentamente puede ayudar a relajar la laringe.
- Maniobra de Sellick o Empuje de Mandíbula: En el ámbito médico (anestesia), se aplica presión sobre el cartílago cricoides para abrir la vía aérea.
- Oxígeno: Si está disponible, la administración de oxígeno puede ayudar.
- Corticosteroides o Broncodilatadores: En casos graves y bajo supervisión médica, pueden usarse para reducir la inflamación y relajar las vías respiratorias.
- Anestésicos Tópicos: En el ámbito clínico, la aplicación de lidocaína en la laringe puede abortar el espasmo.
-
Manejo Preventivo y a Largo Plazo:
-
Control del Reflujo Gastroesofágico (ERGE/RLF):
Esta es la piedra angular del tratamiento a largo plazo si el reflujo es la causa. Incluye:
- Modificaciones en el Estilo de Vida y Dieta: Evitar comidas copiosas antes de acostarse, elevar la cabecera de la cama, evitar alimentos desencadenantes (grasas, picantes, cítricos, cafeína, chocolate, menta), dejar de fumar, y reducir el consumo de alcohol.
- Medicamentos: Inhibidores de la bomba de protones (IBP) como el omeprazol, pantoprazol, u otros antiácidos y procinéticos, a menudo en dosis más altas o por períodos más largos que para el ERGE típico.
-
Evitar Irritantes Conocidos:
Identificar y evitar los factores que desencadenan el espasmo (humo, polvo, perfumes fuertes).
-
Manejo de la Ansiedad:
Si el estrés o la ansiedad son un factor, técnicas de relajación, respiración y, en algunos casos, terapia psicológica pueden ser beneficiosas.
-
Higiene Vocal:
Mantener las cuerdas vocales hidratadas, evitar el uso excesivo o forzado de la voz.
-
Consulta con Especialistas:
Un otorrinolaringólogo y, si el reflujo es el problema, un gastroenterólogo son esenciales para un diagnóstico y plan de tratamiento adecuados.
Experimentar un laringoespasmo es una vivencia aterradora. Sin embargo, en la mayoría de los casos, es una condición benigna y manejable. Identificar la causa subyacente, particularmente el reflujo laringofaríngeo, y adherirse a un plan de tratamiento puede reducir significativamente la frecuencia y la intensidad de estos episodios, devolviendo la tranquilidad y el bienestar respiratorio.